鎮静中のモニタリングについて
クリニックにおける鎮静で、処置に夢中になっていたら、患者さんが呼吸しておらず、SpO2が下がってきたので慌てて声をかけて呼吸させてなんとか回復させた、というようなご経験のある方は多いのではないでしょうか?
鎮静下で処置を行うにあたって患者さんの呼吸状態のモニタリングをするのは非常に大事です。もちろん患者さんの状態だけを常にみている人員がいればよいのですが、実際の現場では、そこまで人員を割けないということが多いのではないでしょうか?
日本麻酔科学会の「安全な鎮静のためのモニタリング指針」には、以下のように記載されています。
[深鎮静中のモニター指針]
① 深鎮静中は患者看視者(患者観察を専ら担当する医師または看護師)が現場に付き添い、絶え間なく患者の状態を看視すること。
② 酸素化が十分に行われているか、皮膚、粘膜、血液の色などを看視すること。
パルスオキシメータを装着し、酸素飽和度を看視および記録すること。
③ 適切に換気が行われているか、胸郭(呼吸)の動き及び呼吸音を看視すること。
呼吸動態を測定するモニター(カプノメータなど)を装着し、換気状態を常時看視および記録すること。
④ 脈波を常時測定すること。必要であれば心電図モニターを用いること。
⑤ 血圧測定を行うこと。原則として5 分間隔で測定し、必要ならば頻回に測定すること。
⑥ 鎮静が長時間に及ぶ場合は体温測定を行うこと。
今回強調したいのは、呼吸の状態を観察するために、酸素飽和度(パルスオキシメーター)と呼気二酸化炭素濃度(カプノメータ)の使用が、上記の「安全な鎮静のためのモニタリング指針」では、推奨されていることです。
私から鎮静時におすすめしたいのが、まず、1つ、
「パルスオキシメーターの音をオンにしておく」
これが大事で、実際にモニターを見ていないタイミングでも音程が下がってきているのでディサチュレーションがわかります。また、設定したアラーム下限に到達し、アラームが鳴り始めることで重大な事故に至る前に、呼吸状態が悪化していることを察知することができます。
何を当たり前のことを言っているんだと思う方が多いと思うのですが、今一度ご自身のクリニックで、どうか思い返してください。実は、うるさいからと音を消していたり、アラーム下限がめちゃくちゃになっていたりと、ここができていないクリニックが多いので再確認してみてください。重大事故を防ぐために最低限やっておかなければいけない大事なところです。
また、もう1つ、私からおすすめしたいのが、
「カプノメータを装着する」
ことです。これにより上気道が通っているかどうかを逐一監視することができます。
なかなか鎮静中の患者をパッと見ただけで、呼吸しているか、と一発で判断するというのは慣れた人でも難しく、数値として上気道が通っていることを確認できるカプノメータは有用なのです。鎮静中は呼吸が浅くなり、上気道が通っていても胸の上がりがよくわからないことがあるのです。
カプノメータは無呼吸や低換気のエピソードを、パルスオキシメーターよりも早く、即座に、そして確実に検出することができます。パルスオキシメーターは血液中の酸素レベルを反映しているので、換気が停止しても短時間は正常値を保つので、呼吸が停止したことに気付くのが遅れ、これだけに頼るのは危険です。
下記のようなモニターで、EtCO2とSpO2を同時に監視していれば、上気道狭窄で呼吸状態が悪くなっていることを鋭敏に感知することができます。
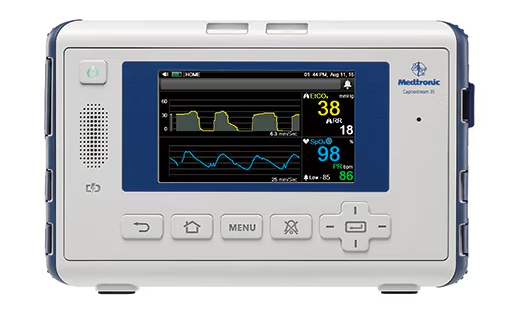
カプノグラフ付パルスオキシメータ Capnostream™ 35 | Medtronic
鎮静中のカプノメータをモニタリングするためには、上記のようなカプノメータ付きのモニターもしくは、カプノメータのみのモニターを新たに追加した上で、
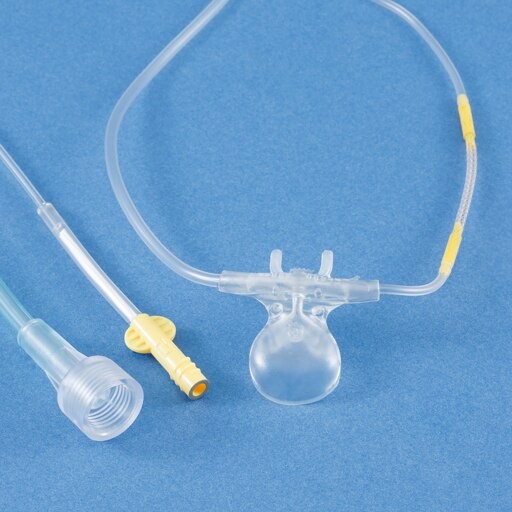
Microstream™ Advance 非挿管用フィルターライン | Medtronic
上の写真のように酸素投与デバイスのサイドストリームにカプノメータを取り付けた製品を接続する必要があります。
ぜひご自身のクリニックでの鎮静時のモニタリングを見直してみてください。
ご相談があれば、下記お問い合わせフォームからご連絡ください。お役に立てるかもしれません。
次回は、それでは、鎮静時実際に舌根沈下して上気道狭窄をきたしていたらどうすればよいか、というところを実際にクリニックで鎮静する場面で考えていこうと思います。

